台大醫學院骨科/陳博光教授
台灣的醫療系統,基本上由兩大系統來培育醫事人員。其一為國立台灣大學醫學院(簡稱台大系統)。其二為國防醫學院(簡稱國防系統)。
台大的醫學院創建於1898年,但醫院則早在1896年既已成立。中間名稱時有改變。二戰期間,台灣大學之前身為台北帝國大學。其不同於日本內地之帝大,如東京或京都帝大的醫學部,自創校之始就有骨科。但是這所台北帝大之大學附屬醫院在當時並沒有獨立之骨科教室(日本稱之為整形外科教室),因此也沒有骨科的教授存在。台大骨科在戰後一直附屬在外科內,它有獨立的骨科病房。但是一直到1954年陳漢廷及陳博約兩位前輩,自美國接受新式骨科訓練,台大才有真正的骨科醫師。但住院醫師之訓練也在各外科間輪流。
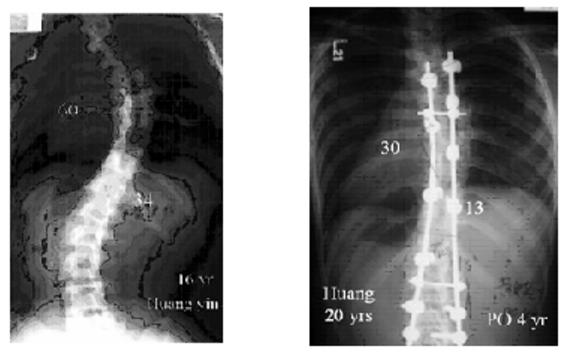
這兩位前輩返台後,開始施行各式各樣骨折之手術整復,小兒骨畸形以及小兒麻痺後遺症矯正手術,脊柱手術則以結核症之手術和各種背痛毛病之手術。之後在 70年代初也開始做了髖關節之人工關節置換。陳漢廷教授更升為正教授,作育英才活躍於國內外骨科界,可稱得上台灣脊椎外科之父。(如圖一及圖二)。

到1989年台大骨科才正式獨立出來成為單獨的骨科部門,脊椎外科也成為一門次專科。台大骨科的脊椎側彎特別門診 (scoliosis clinic)早在1983年就成立,並委由陳博光醫師擔任。由於這特別門診之成立,各式各樣的脊柱病變患者逐漸的湧入;脊椎外科乃順理成章成為一個正式的一門次專科。日後台大骨科得以訓練國內國外的年青脊椎外科,此點實為濫觴。
戰後臺灣成立的醫學院及醫學中心,絕大多數骨科的長輩,大部份都是直接或間接的由台大醫學院的畢業生在擔綱。例如高雄醫大骨科鼻祖廖潤生教授、仁愛醫院尤耿雄主任(均已逝)、中山醫大林榮一、成大林瑞模、慈濟醫大陳英和、長庚大陳文哲諸教授等等都是。
戰後臺灣成立的醫學院及醫學中心,絕大多數骨科的長輩,大部份都是直接或間接的由台大醫學院的畢業生在擔綱。例如高雄醫大骨科鼻祖廖潤生教授、仁愛醫院尤耿雄主任(均已逝)、中山醫大林榮一、成大林瑞模、慈濟醫大陳英和、長庚大陳文哲諸教授等等都是。

馬主任與科內苑玉璽、周孝儒等醫師一起研發脊椎前置之支撐器。這種椎體假體可以伸縮,應用在脊柱嚴重結核症手術,清創後的椎體間空隙中(如圖五)。他們在1970起共同研製並作一些改良,植入結核性脊柱炎症之病患,並取得一定之成功。這項發明及成就後來也得到政府之獎勵。目前由吳興盛教授負責。

圖五:前置椎體假體 (共四代)
後來為了照顧很多退伍軍人陸續成立三個榮民總院及其下之各級醫院,所有的醫事人員率皆由國防醫學院出身的醫師擔任。脊椎外科由劉建麟教授父負責。
脊柱植入器(spinal implants)之使用與發展沿自於脊椎側彎症(scoliosis)之矯正手術時所需求。之前脊柱之融合率皆做各式骨移植之融合術,加上石膏包紮在軀體上,用以固定脊椎。當時並無適當的脊椎固定器可用。
因此像脊椎側彎症之類畸形矯正的手術,不但矯正困難而且成果不彰,骨融合率也相當低。自1971年起脊椎側彎首先在台大醫院開始。首先由王箴芳及尤耿雄醫師率先開始,他們利用哈靈頓桿(Harrington rod) 矯正小兒麻痺脊椎側彎之病童,當時補骨的來源是結核病人術後取下的肋骨。
在70年代尚有沈永訓院長在屏東基督教醫院,趙善良主任在振興復健醫院都對很多小兒麻痺脊椎側彎之病童做手術。屏基並因此和香港大學骨科結緣。當時使用的器材是哈靈頓桿及Dwyer screw 和cable。 台大醫院自1983起脊椎側彎症門診起用後,再增用Luque桿或與哈靈頓桿並用,以矯正各式脊椎側彎症。1985年起腰椎或胸腰段之側彎,都用Zielke VDS從前路矯正。自1988年起再改採用CD桿(Cotrel-Dubousset Instrumentation,簡稱 CD-I)。 C和D兩位都是法國脊椎名醫。由於矯正效果及術後照顧簡單,CD-I一時風行全世界個個醫學中心。CD桿左右各放置一桿,脊柱穩定度大為提高,矯正例增加,而且病童不再須要穿石膏背架。一時之間風行於全世界。其後各式改良及衍生之醫材很多,做矯正與固定脊柱畸形與病變之廣泛泛使用。
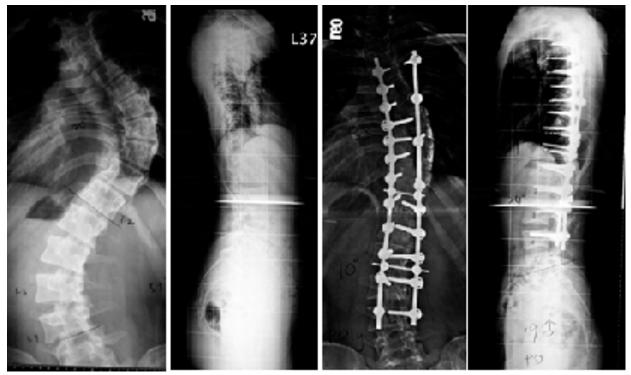
自1993年起各類改良型植入器(Implants) 也逐一被引進。諸如 Moss-Miami、 Isola、TSRH、Diapason、 Xia都進口,供脊柱外科醫師使用。這些新的脊椎矯正器材大大的改善了脊椎側彎的效果。初期利用CDI時,全數使用錐鉤,一般經驗側彎之矯正率約為60%,但是有時遇到複雜的大角度畸形,在安裝錐鉤,可能相當困難也是比較費時。也因此之後開始採用錐鉤及錐弓根釘的混和方式。通常錐弓根釘安置在腰椎及下方胸椎,而錐鉤則安置在上胸椎部位。這方式大大簡化手術之困難。
圖六:錐鉤及錐弓根釘的混和型。
但自九○年代中期利用錐弓根釘使用在胸椎之技術逐漸成熟,應用之病例增加,乃開始採用全錐弓根釘式的矯正,到2000年後開始普遍起來。使用此法確實增加矯正至70至80%的效果。對軸向之矯正率也由30% 增加到50%以上。這種方式對大角度的彎曲,並伴有痀瘰脊柱畸形(Kyphosis)之孩童特別有效。
圖七 : 用全錐弓根釘式的方式、一次矯正彎曲的脊柱。
自2000年起台灣自行研發的產品,如Aaxter及 A-Spine公司之產品也相當普遍。其中Aaxter之UPS (Universal Posterior)之椎弓根釘,因具有圓椎形(Conical core)之鏍牙部份,鬱金香形狀釘頭及弓形內鎖,可有效的用以牢牢鎖緊桿棒,因此也深獲國外醫師之使用(如圖八)。

圖八: Universal Posterior System (UPS, Courtesy of Aaxter Co. Taiwan)
前路手術之固定器自1985年起使用Zielke式VDS,1987年使用 Kaneda 式(金田氏)固定器後,其他各類新型器材也被大量的引用在臨床上。近年來各式各樣椎籠 (cage),PDN (Prosthetic Disc Nucleus) 或 Disc prosthesis也因微創手術之成熟或病人之需要,慢慢的也用來置入頸腰椎病痛之患者間。當然新的器材,其功效仍有待時間的考驗,來確認其真正的療效與缺失,並以之做為將來改良之依據。國醫中心吳興盛與台大陳博光教授,多年來共同研發新型 Spinal implants甚受各方注目。UPS系統即為其臨床成功之例。使用Lumbar cage,因置入方式容易上手也廣泛的被很多醫師使用。對脊椎前脫、椎體不穩或是部份椎間板的退化性病變 (DDD)或頸椎退化性病變等等有其相當之成效。
僵直性脊椎炎(Ankylosing Spondylitis,AS)在台灣相當普遍。主犯男性其普及率約千分之四。部分病人、存有嚴重之脊柱痀瘰或髖關節之炎症。使得病人生活上非常不方便而且痛苦不堪。早先有尤耿雄醫師做後路脊椎切骨術,並以石膏床來矯正痀瘰。此法叫 turnbuckle method。之後陳博光醫師以 Zielke VDS器材,矯正後路脊椎切骨術後之脊柱。陳英和醫師利用 Thomason法、對AS病患有嚴重之痀瘰畸形手術得到非常良好的成積。(如圖九) (請參閱該章節)
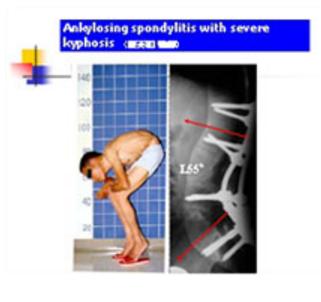
圖九:這名病人以兩處做Thomason osteotomy來矯正。
脊椎外傷之病例、在早些年因車禍引起的較少。到80年代之後因摩托車、轎車及各式各樣大型卡車出現才有嚴重的脊椎外傷。但是其中的例外是台灣北部煤礦的災變那是在70年代之初中期。絕大多數的脊椎外傷均為骨折/脫位(fracture/dislocation)。這些工人全多下肢癱瘓。若是不及早手術整復固定,病人會很快就產生褥瘡(bedsore)。因此陳博光醫師先使用William plate固定在脊突間。而後改用哈靈頓桿及金屬線混梆在各椎弓間(Harrington rod with segmental wiring)。這方式原本是應用在脊椎側彎的矯正。
應用在此也一樣可以將骨折部份更加牢靠。傷患也能早日接受復健的訓練工作,並使得護理工作大大減輕,且病人的各種併發症也降低不少。沈文哲醫師父子,認為一些爆裂性骨折 (burst fracture)之患者,若無神經缺損之症狀,也為文建議可以不用手術治療。在脊椎損傷的理論研究方面,成功大學的林瑞模教授,自1990年起做一系列的實驗,採豬脊椎為標本安置在實驗台上,利用儀器作高速撞擊豬脊椎,已便觀察脊骨、椎間板及肌肉等軟組織受創之程度與機轉。另外也做一系列疲乏測試的研究。這些創見、都一一刊登在一流的雜誌上。
胸腔鏡脊椎手術約在十年前開始。1995年,長庚醫院骨科的黃聰仁主任完成胸腔鏡脊椎手術相關動物實驗。1995年11月1日,成功的完成在台灣也是亞洲首例胸腔鏡脊椎內固定術手術,開亞洲風氣之先。微創後腹腔腰椎手術 (Minimal Access Spine Surgery),也在1996年由他加以改良成功的使用在病人身上。這些成果論文、也都被國外雜誌接受。自千禧年後椎間盤之微創內視鏡手術逐漸廣泛的被採用。因此在 2000年,由日台韓三國的醫師共同成立亞太脊椎微創醫學會的學術團體。每年輪流在各地開辦年會。
2006年再度在台灣南端的墾丁舉行。林瑞模教授是本屆會長。而黃聰仁教授則是 2003年會長,陳博光教授則榮任永久名譽會長。由於骨科及神經外科專家利用微創手術的人數增加,於是在 2005年11月成立台灣脊椎微創醫學會,榮譽理事長為嘉義長庚黃聰仁主任。創會理事長為台中童綜合醫院骨科徐少克主任,目前現有124名會員。 希望由脊椎基本病理生理及生物力學為基礎,藉由現代科技儀器及工具的輔助來達到對病人組織傷害最小、併發症少,結果良好以及恢復快速等目的。
微創手術之範圍,脊椎微創使用之範圍大致包涵下列諸項:
1. Minimal access of T-L spine surgery
2. Endoscopic assisted T-L spine surgery
3. Percutaneous endoscopic C & L spine surgery
4. Veterbroplasty & Kyphoplasty
5. Intradiscal therapy (IDET, radiofrequency (RF), Laser
6. Nerve Block
7. MED (mini-edoscopic discectomy)
8. Necleus pulposus replacement (PDN)
9. Autologous disc-derived chondrocyte transplant
早在 1992 年就已成立台灣脊椎外科醫學會,這是脊椎外科醫師的母會。成員全數為骨科出身的醫師。會員資格必需是骨科專科會員滿兩年以上,並且曾經有正式脊椎相關論文在正式學術期刊上刊登,或有相關論文在國內外學會之發表學術演講者。比其他次專科學會而言,這條件還是比較困難的。歷屆理事長名單先後如下:尤耿雄 (首任)、陳博光、劉建麟、施啟明、陳文哲、林瑞模、吳興盛、高義然(現任)。每屆兩年,屆期由會員改選。目前會員大都忙碌在臨床之工作上。但在教學醫院的會員相對地有多一些學術的研究的時間及對外的交流機會。因此論文的報告及刊登逐年增加。在國外的有各醫學期刊像是
Spine,
J Orthopedic Research,
Clinical Orthopedics
International Osteoporosis
Clinical Biomechanics
以及Biomedical Biomaterial或
Biotechnology Journals
都可以見到會員們的努力與成就。作者主要來自台大醫院、台北榮總、國醫中心、長庚醫院、成大醫院和慈濟醫院。近年來其他醫療院所及醫工復健研究單位、也有很好的論文出現。
研究層面包括
1. 臨床成果 (Clinical aspect)
2. 生物力學 (Biomechanical aspects)
3. 脊椎固定器研發 (Implant Designs)
4. 幹細胞、組織工程 (Stem cell、tissue engineering
for orthopedic applications)
5. 椎盤生物學、骨及軟骨再生等 (Disc biology,bone &
cartilage regeneration)
6. 生醫材料 (Biomaterials)等等
但真正要有突破性的成就也非一時三刻可以達到。仍須大家在將來共同努力以赴。
脊椎外科的本質一般認為:
一、診斷困難、治療多樣化、手術困難、效果有時也難以完全掌控和預料。
二、脊柱的力學、神經生物學的研究、生醫材料、基礎生物學仍持續在發展中。
三、脊椎手術的方式與介入之器材、影像診斷功能仍在改進中。
四、退化與老化過程、無明顯之界定。但老年人口不斷增加,對脊椎外科醫師也是很大的挑戰。
因此脊椎外科醫師在未來的時日中,仍有很多學習與挑戰的機會和進步的空間,前途大有可為。
展望未來華人要在世界上佔有一席之地,宜:
一、聚集本科及其他領域的專家通力合作,廣泛的收集華人之脊柱病變、成立資料庫、以供研究及治療需要。
二、聚集專家經常研討,以便成立共同而合理之觀點、做為醫師們診斷與治療之範本,並利用科學之方式作中長期之追蹤與報告。
三、以理性的態度對新的治療藥物及新技術做中立批判。一切醫療作法應該具備有實證醫學(evidenced medicine)的根據。
台大醫學院骨科/陳博光教授

